زیست شناسی ویروس ایدز (HIV)
اچ آی وی ويروسی است که به بيماری مرگبار ايدز منجر می شود. اين ويروس با حملات بی امان خود سيستم دفاعی بدن را چنان تضعيف می کند که حتی کوچکترين عفونت ها جان بيمار را به خطر می اندازند.

تاکنون دست کم 28 ميليون نفر در سراسر جهان در اثر ابتلا به ايدز در گذشته اند.
در حالی که 20 سالی است از شناسايی اچ آی وی می گذرد، هنوز هيچ واکسنی برای اچ آی وی و معالجه ای برای ايدز کشف نشده است. با اين حال نسل تازه داروها، طول عمر افراد آلوده به اچ آی وی را به طور چشمگيری افزايش می دهد.
ويروس اچ آی وی
اچ آی وی (Human Immunodeficiency Virus) به سيستم دفاعی، يعنی دقيقا همان سيستمی که معمولا در مقابل عفونت ها از بدن دفاع می کند، هجوم می برد.
اين ويروس به يک نوع خاص از گلبولهای سفيد خون به نام "سی دی 4 +" حمله می کند. اچ آی وی اين سلول را ربوده، ژن های خود را وارد دی ان ای آن می کند، و از آن برای توليد ذرات ويروسی بيشتری استفاده می کند. اين ذرات سپس ساير سلول های سالم سی دی 4 + را آلوده می کنند.
آن دسته از سلول های سی دی 4 + که ميزبان ويروس اچ آی وی هستند در نهايت از بين می روند. نحوه نابودی اين سلول ها هنوز برای دانشمندان مجهول است.
با کاهش شمار سلول های سی دی 4 + توانايی بدن برای مبارزه با بيماری ها افت می کند و به تدريج به سطحی خطرناک می رسد. از اين مرحله به بعد بيمار به ايدز (Acquired Immune Deficiency Syndrome) مبتلا شده است.
اچ آی وی نوع خاصی از ويروسی به نام "رتروويروس" (retrovirus) است. هرچند اين رتروويرسها نسبت به ويروس های معمولی ارگانيسم ساده تری دارند، اما از ميان بردن آنها دشوارتر است.
ژن های رتروويروسها در داخل دی ان ای سلول ها لانه می کنند. به اين ترتيب هر سلول جديدی که از سلول ميزبان تکثير شود حاوی ژن های اين ويروس خواهد بود.
رتروويروس ها همچنين ژن های خود را با ضريب خطای بالا در سلول ميزبان کپی می کنند. توام شدن اين خصيصه با سرعت بالای تکثير اچ آی وی ، باعث می شود اين ويروس با همان سرعتی که منتشر می شود، تعيير شکل نيز بدهد.
علاوه بر اين، "پوششی" که ذرات ويروس اچ آی وی در آن محفوظ است، جنسی مشابه سلول های بدن دارد که باعث می شود سيستم دفاعی بدن نتواند ذرات ويروس را از سلول های سالم به راحتی تشخيص دهد.
شرح تصوير
اچ آی وی چگونه تکثير می شود:

1- ويروس خود را می چسباند: خوشه های پروتئينی در سطح بيرونی ذرات ويروس، به دريافت کننده های پروتئينی "سی دی 4 +" سلول مقصد "ملحق" می شوند.
2- ژن ها کپی می شوند: ويروس اچ آی وی نمونه ای از اطلاعات ژنتيکی خود را کپی می کند.
3- تکثير: ويروس اين کپی از ژن ها را وارد دی ان ای سلول ميزبان می کند. وقتی سلول ميزبان شروع به تکثير می کند، بخشهای تشکيل دهنده ويروس اچ آی وی را هم تکثير می کند.
4- ويروس جديد آزاد می شود: بخشهای تشکيل دهنده ويروس اچ آی وی در نزديکی جداره سلول جاسازی می شوند. آنها يک "جوانه" را تشکيل می دهند که از سلول جدا می شود و به يک ذره جديد اچ آی وی تبديل می شود.
آلودگی
ويروس اچ آی وی در خون، مايعات تناسلی افراد و همينطور شير مادر آلوده يافت می شود. اين ويروس همراه با اين مايعات وارد بدن ديگران می شود.
راه های سرايت اچ آی وی:

- آميزش جنسی با فرد آلوده بدون رعايت اقدامات پيشگيرانه
- استفاده اشتراکی از سرنگ آلوده يا ابزاری که برای سوراخ کردن اعضای بدن استفاده می شود و آلوده هستند
- از طريق خون آلوده
- در معرض تماس قرار دادن زخم يا بريدگی در بدن با مايعات آلوده به اچ آی وی
- نوزادان مادران آلوده ممکن است در دوران جنينی، هنگام تولد يا از طريق تغذيه از شير مادرآلوده شوند
ويروس اچ آی وی در بزاق دهان شخص آلوده وجود دارد، اما ميزان آن کم تر از حدی است که بتواند بيماری را منتقل کند. زمانی که مايعات حامل ويروس خشک شده باشد، خطر انتقال ويروس نزديک به صفر خواهد بود. برای پيشگيری از انتقال اچ آی وی، بهترين راه خودداری از برقراری رابطه جنسی با فرد آلوده به ايدز و استفاده از کاندوم های جنس "لاتکس" (نوعی پلاستيک) است.
ذرات با ابعاد اچ آی وی نمی توانند از کاندوم لاتکس عبور کنند و اگر به درستی و به طور منظم استفاده شوند شيوه کاملا موثری در کاهش خطر انتقال بيماری محسوب می شوند. هرچند تنها شيوه صد در صد موثر خودداری کامل از آميزش جنسی است.
معتادان تزريقی می توانند با خودداری از مصرف سرنگ های مشترک خطر آلودگی به اچ آی وی را کاهش دهند.
- از طريق هوا، سرفه و عطسه
- از طريق بوسيدن، تماس پوستی يا دست دادن
- از طريق استفاده مشترک از لوازم آشپزی مانند ديگ و چاقو
- از طريق تماس با صندلی توالت
- از طريق حشرات، نيش يا گاز حيوانات
- از طريق شنا در استخرهای عمومی
- از طريق خوردن غذايی که توسط فرد آلوده به اچ آی وی تهيه شده باشد
مراحل ابتدايی
حدود نيمی از افرادی که تازه به اچ آی وی آلوده می شوند در عرض دو تا چهار هفته به علائمی شبيه آنفولانزا مبتلا می شوند. اين علائم شامل تب، خستگی، ناراحتی پوستی، درد مفصل، سردرد و تورم در غدد لنفاوی است.

نمودار سمت چپ فرآيند تدريجی آلودگی به اچ آی وی را نشان می دهد. واحد شمارش گلبولهای سفيد سی دی 4 + برابر با تعداد آنها در يک ميليمتر مکعب خون است. با پيشرفت ويروس از تعداد آن کاسته می شود.
يک سيستم دفاعی سالم دارای 600 تا 1200 سلول سی دی 4 + در ميليمتر مکعب است. اگر اين رقم به 200 عدد کاهش يابد، بيمار مبتلا به ايدز محسوب می شود.
"بار ويروسی" شمار ذرات ويروسی در ميليمتر مکعب است. در مراحل ابتدايی، اين رقم با تکثير سريع ويروس در خون به اوج می رسد.
در برخی از افراد آلوده به اچ آی وی سالها طول می کشد تا بيماری ايدز ظاهر شود و در اين مدت آنها احساس سلامت کرده و هيچ علائم بيرونی حضور اين ويروس در آنها ديده نشود.
در ساير افراد آلوده به اچ آی وی ممکن است علائمی مانند کاهش وزن، تب و عرق، کهير و برای مدتی کوتاه پاک شدن حافظه نمود کند.
آزمايش های اچ ای وی:
- در جريان عمومی ترين آزمايش برای تشخيص اچ آی وی، يک نوع خاص از پادتن ها يا همان پروتئين های ضدبيماری رديابی می شود
- با اين که پادتن ها در واکنش به حضور اچ آی وی در بدن توليد می شوند، اما اين اتفاق شش تا دوازده هفته پس از آلودگی رخ می دهد
- در حالی که اين پادتن ها در مبارزه با ويروس چندان موثر نيستند، اما به عنوان نشانه وجود ويروس در بدن قابل اعتماد هستند
- در چند هفته ای که رديابی آلودگی بی ثمر و جواب آزمايش منفی است، فرد آلوده می تواند ويروس را به سايرين منتقل کند.
پيشروی بيماری ايدز در بدن

سيستم دفاعی بدن که از حمله ويروس صدمه ديده است، قوای خود را برای مبارزه با بيماری ها از دست می دهد و هر نوع عفونتی می تواند جان بيمار را تهديد کند.
کسانی که به اچ آی وی آلوده هستند در مقابل بيماری هايی مانند سل، مالاريا و ذات الريه آسيب پذيرتر می شوند و با افت شمار گلبولهای سفيد سی دی 4 +، آسيب پذيری آنها از قبل هم بيشتر می شود.
بيماران مبتلا به اچ آی وی همچنين در مقابل آنچه به "عفونت های فرصت طلب" معروف است آسيب پذير هستند. اين نوع از عفونتها از باکتری های شايع، قارچ ها و انگل هايی نشات می گيرد که يک بدن سالم قادر به مبارزه با آنهاست، اما می تواند در افرادی که سيستم دفاعی بدن آنها آسيب ديده ايجاد بيماری کند و گاه آنها را از پا در آورد.
برخی از اين عوامل بيماری زا زمانی که شمار سلول های سی دی 4 + زياد است به بدل حمله می کنند، اما اکثر آنها زمانی که شمار اين سلولها به کمتر از 200 رسيد، يعنی نقطه آغاز ظهور ايدز، فعال می شوند.
در صورتی که مراقبتهای کامل پزشکی در دسترس باشد، آن وقت می توان به بيمار داروهای درمانگر و محافظ در برابر برخی از اين عفونت ها را داد. البته اين داروها گاه گران است و به علاوه می تواند عوارض جانبی داشته باشد.
*برفک
برفک و زونا
برفک يک عفونت قارچی است که معمولا به دهان، گلو يا دهانه رحم حمله می کند.
ويروس زونا،"هرپيس سيمپلکس" (herpes simplex)، می تواند در دهان يا رحم ايجاد شود. هر دو عفونت شايع هستند، اما درصد وقوع آنها در ميان افراد مبتلا به اچ آی وی افزايش می يابد و حتی می تواند افرادی را که شمار سلول های سی دی 4 + آنها هنوز بالاست مبتلا کند.
علائم: برفک باعث پيدايش برآمدگی های سفيدرنگ در پوست و خشکی دهان می شود و فرآيند بلعيدن غذا را دشوار می سازد. زونا باعث پيدايش تاول های دردناک در ناحيه مبتلا می شود.
سل*
سل عامل اصلی مرگ و مير در ميان مبتلايان به ايدز در سراسر جهان است و بسياری از کشورها همزمان با اپيدمی های اچ آی وی و سل روبرو هستند. سل ناشی از يک نوع باکتری است که بسياری از مردم حامل آن هستند، اما تنها در برخی از افراد باعث بيماری می شود.
اگر افرادی که حامل اين باکتری هستند به اچ آی وی هم آلوده شوند، احتمال بروز سل در آنها 30 برابر افزايش می يابد. سل ابتدا به ريه حمله می کند، اما می تواند به غدد لنفاوی و مغز هم سرايت کند.
علائم: سرفه شديد، درد در قفسه سينه، سرفه همراه با خون، خستگی مفرط، کاهش وزن، تب و تعرق شديد در هنگام خواب.
سرطان سيستم دفاعی بدن*
افراد آلوده به اچ آی وی بيش از ديگران در معرض ابتلا به انواع سرطانهای سيستم دفاعی بدن موسوم به ان اچ ال (Non-Hodgkin’s Lymphomas) قرار دارند. ان اچ ال می تواند به هر بخشی از بدن از جمله نخاع و مغز حمله کند و می تواند ظرف يک سال بيمار را از پا درآورد. اين بيماری می تواند، صرف نظر از شمار گلبولهای سفيد سی دی 4 + در بدن بيمار اچ آی وی، بروز کند. شيمی درمانی راه مقابله با اين نوع سرطانهاست.
علائم (ان اچ ال): تورم غدد لنفاوی، تعرق به هنگام خواب و کاهش وزن.
شمار سی دی 4+ : زير 250
زخم های بدخيم (کی اس)
کی اس (Kaposi’s sarcoma) يک نوع بيماری مشابه سرطان بوده و در ميان مردان آلوده به اچ آی وی شايع است. اين بيماری موجب ظهور زخم های (ليژن) قرمز يا بنفش رنگی می شود که معمولا روی پوست ظاهر می شود. اين بيماری همچنين می تواند دهان، غدد لنفاوی، دستگاه گوارش و ريه ها را تحت تاثير قرار دهد و مرگبار باشد. اين بيماری معمولا به بيمارانی که شمار سی دی 4 + آنها کمتر از 250 است حمله می کند، اما در کسانی که شمار اين سلول در آنها کمتر است وخيم تر خواهد بود.
علائم: زخم، نفس تنگی در صورتی که به ريه حمله کرده باشد، و خونريزی در صورتی که به دستگاه گوارشی حمله کرده باشد.
شمار سی دی 4+ : زير 200
ذات الريه (پی سی پی)
موضع: ريه
پی سی پی (Pneumocystis pneumonia) يکی از عفونت های "فرصت طلب" است که باعث ذات الريه می شود. اين عفونت معمولا به ريه حمله می کند اما همچنين می تواند غدد لنفاوی، طحال، کبد يا مغز استخوان را هدف قرار دهد. اين بيماری همواره از علل عمده مرگ و مير در ميان بيماران آلوده به اچ آی وی بوده است، اما اکنون به کمک دارو قابل پيشگيری و معالجه است. اين بيماری اغلب افرادی را که شمار سی دی 4 + در آنها کمتر از 200 است مبتلا می کند.
علائم: تب، سرفه خشک، حس فشردگی در قفسه سينه و دشواری در عمل تنفس.
شمار سی دی 4+ : زير 100
عفونت های مغزی
بيماران اچ آی وی همچنين در مقابل دو نوع عفونت، که عموما به مغز حمله می کند، آسيب پذير هستند. توکسوپلاسموسيس (Toxoplasmosis) که از يک انگل در حيوانات ناشی می شود، می تواند باعث پيدايش زخم در مغز شود. کريپتوکوکوس (Cryptococcus) - نوعی قارچ در خاک - اغلب باعث مننژيت می شود. اين بيماری در پرده نخاع و مغز عفونت ايجاد می کند و می تواند به اغما و مرگ منجر شود. اين عفونت ها در بيمارانی که شمار سلول های سی دی 4 + در آنها کمتر از 100 است شايع است.
علائم: سردرد، تب، مشکلات بينايی، تهوع و استفراغ، ضعف در يک طرف بدن، دشوار شدن تکلم و راه رفتن (توکسوپلاسموسيس)، گرفتگی عضلات گردن (مننژيت).
شمار سی دی 4+ : زير 75
عفونت شکم (ام ای سی)
ام ای سی يا ام ای آی (Mycobacterium avium complex) عفونتی است که از باکتری های موجود در آب، گرد و غبار، خاک و مدفوع پرندگان ناشی می شود. اين بيماری به لايه بيرونی معده و روده حمله می کند و در نهايت می تواند در خون و ساير بخش های بدن منتشر شود. ام ای سی اغلب کسانی را که شمار گلبولهای سفيد سی دی 4 + در آنها کمتر از 75 است مبتلا می کند.
علائم: شکم درد ، تهوع و استفراغ که به تب می انجامد، تعرق در خواب، بی اشتهايی، کاهش وزن، خستگی، اسهال.
شمار سی دی 4+ : زير 50
خطر نابينايی (سی ام وی)
سی ام وی (Cytomegalovirus) يک عفونت مرتبط با ويروس زونا (هرپيس) است و در بيماران اچ آی وی اغلب باعث ابتلا به تورم شبکيه چشم (retinitis) می شود. اين بيماری با مرگ سلول های شبکيه در ناحيه عقب چشم همراه است و در صورتی که معالجه نشود به سرعت می تواند باعث نابينايی شود. سی ام وی توسط دارو قابل مهار است. اين ويروس همچنين می تواند بر ساير بخش های بدن اثر بگذارد. اين بيماری به ندرت به افرادی که شمار سلول های سی دی 4 + آنها بيش از 100 است حمله می کند، و اغلب افرادی را که شمار اين سلول در آنها کمتر از 50 است مبتلا می کند.
علائم: مشکل بينايی مانند ديدن لکه های سياه متحرک، تاری در ديد و پيدايش نقاط کور.
داروهای ضد ايدز
از زمان آغاز اپيدمی اچ آی وی، مجموعه ای از داروها ساخته شده اند که از طريق مهار توانايی تکثير اين ويروس، عمر افراد مبتلا به اچ آی وی را به طور قابل ملاحظه ای افزايش می دهد. اين داروها از سرعت نابودی سی دی 4 + بيماران می کاهد و می تواند بروز ايدز را به تاخير بياندازد، اما آن را معالجه نمی کند.
در مجموع چهار دسته دارو وجود دارد که در مقاطع مختلف آلودگی و رشد اچ آی وی و ايدز عمل می کنند:

1) بازدارنده های ورودی: اين داروها به پروتئين های موجود بر سطح بيرونی ويروس اچ آی وی می چسبد و از پيوستن و ورود آن به سلول های سی دی 4 + جلوگيری می کند. تاکنون تنها يک نمونه از دارو، به نام "فوزيون" (Fuzeon)، وارد بازار شده است.
2) بازدارنده های ان آر تی (Nucleoside reverse transcriptase): اين بازدارنده ها ويروس اچ آی وی را از نسخه سازی از ژنهای خود باز می دارد. نوکليوسايدها مصالح ساختمانی اين ژنها هستند. اين دارو فرآيند نسخه سازی را از طريق توليد نمونه های معيوبی از اين مصالح ساختمانی مختل می کند.
3) بازدارنده های ان ان آر تی (Non-nucleoside reverse transcriptase): اين بازدارنده ها نيز فرآيند نسخه سازی را مختل می کنند. آنها با چسباندن خود به آنزيمی که اين فرآيند را کنترل می کند نسخه سازی را مختل می کنند.
4) بازدارنده های نوع پروتيز (Protease): اين داروها به آنزيم ديگری به نام پروتيز که نقشی اساسی در جمع آوری ذرات ويروس تازه دارد، می چسبند.
داروهای ضدويروس ايدز بايد به صورت ترکيبی مصرف شوند. معمولا سه نوع داروی مختلف از دست کم دو دسته مختلف از داروها به طور همزمان به بيمار تجويز می شود. با تغيير شکل دادن ويروس اچ آی وی، برخی از نمونه های اين ويروس در مقابل داروها مقاوم می شوند. بنابراين شانس کنترل اچ آی وی در صورت استفاده از چند دارو بيشتر خواهد بود. در برخی موارد از آلودگی های تازه، ويروسهايی رديابی شده اند که حتی پيش از آغاز معالجات در برابر داروهای موجود مقاومت نشان می دهند.
عوارض جانبی
عوارض جانبی شايع:
- تهوع، استفراغ، سردرد، خستگی مفرط، کهير، اسهال، بی خوابی، بی حسی در اطراف دهان، درد معده
ساير عوارض جانبی
- التهاب لوزالمعده، آسيب به کبد و لوزالعمده، زخمهای درون دهان، تغيير شکل بدن، آسيب به سلولهای عصبی، کم خونی، درد عضلانی و ضعف.
ویروس ایدز (HIV) ویروسی است که باعث نقص ایمنی بدن میشود و تولید بیماری میکند. ویروس ایدز (HIV) مخفف (Human Immuno deficincy Virus) است. این ویروس در گروه رترو ویروسها قرار دارد.
اطلاعات تکبیلی دیگر راجع به ویروس ایدز:
ویروس ایدز (HIV) ویروسی است که باعث نقص ایمنی بدن میشود و تولید بیماری میکند. ویروس ایدز (HIV) مخفف (Human Immuno deficincy Virus) است. این ویروس در گروه رترو ویروسها قرار دارد.
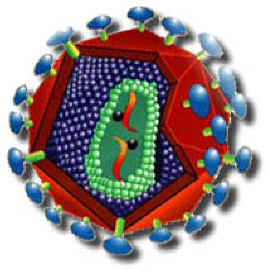
رترو ویروسها ، حاوی ژنوم RNA همراه با RNA پلیمراز وابسته به DNA (ترانس کریپتاز معکوس) میباشند. ژنوم رترو ویروس از دو زیر واحد مشابه ، هر یک حاوی RNA تک رشتهای مثبت ، به اندازه 7 تا 11 هزار کیلو باز تشکیل شده است. ذرات ویروسی حاوی ترانس کریپتاز معکوس هستند که برای همانند سازی ویروس ضروری است. ذرات ویروس حاوی ریبو نوکلئو پروتئین مارپیچی بوده و درون یک کپسید 20وجهی قرار دارند.
سه گروه مورفولوژیک از ذرات رترو ویروس شناخته شدهاند. ویروسهای نوع سوم بزرگترین رترو ویروسها هستند که بعضی ویروسها جزء این گروه میباشند. یکی از زیر خانوادههای رترو ویروسها ، لنتی ویرینه است که شامل عواملی هستند که قادرند عفونتهای مزمن با تخریب آهسته و پیشرونده عصبی ایجاد کنند. ویروس نقص ایمنی انسان در این گروه قرار دارد.
خصوصیات مهم لنتی ویروسها
-
این ویروسها دارای پوشش هستند.
-
گلیکو پروتئینهای پوشش از لحاظ آنتی ژنی تغییر میکنند.
-
برای همانندسازی آنزیم ترانس کریپتاز معکوس ، نسخهای از ژنوم DNA را از روی RNA ژنومی تهیه میکند. DNA پرو ویروس به عنوان الگویی برای RNA ویروسی عمل میکند، تغییرات ژنتیکی شایع است.
-
اعضای آن سرطانزا نیستند و سلولهای دستگاه ایمنی را آلوده میکنند. پرو ویروسها به صورت مادامالعمر در سلول باقی میمانند. بیان ویروس در بعضی سلولهای بدن محدود میباشد، بیماری مزمن آهسته و پیشروندهای ایجاد میکنند. همانند سازی به میزان زیادی اختصاصی است. گروه شامل عامل ایجاد کننده AIDS است.
ساختمان و ترکیب ویروس HIV
این موفقیت مرهون ویرولوژی مولکولی پیشرفته است که تنها 4 سال پس از شناخته شدن یک بیماری و سندرم غیر معمول به نام ADIS ، در سال 1981 ، عامل ایجاد کننده آن شناسایی و جداسازی شده است. HIV یک رترویروس و عضو زیرخانواده لنتی ویرینه است و بسیاری از خصوصیات نمادین فیزیکی _ شیمیایی خانواده خود را داراست.
خصوصیت مورفولوژیک منحصر به فرد HIV ، وجود نوکلوئیدی استوانهای در ویریون بالغ است. این نوکلوئید میلهای شکل که دارای ارزش تشخیصی میباشد، در تصاویر میکروسکوپ الکترونی دیده میشود. این ویروس سه ژن لازم برای همانند سازی را دارا میباشد. حدود 6 ژن اضافی دیگر ، بیان ویروس را تنظیم میکنند و در پاتوژنز بیماری در بدن حائز اهمیت هستند. نمونههای جدا شده مختلف HIV مشابه نیستند، اما ظاهرا طیفی از ویروسهای مرتبط به هم را تشکیل میدهند. گروههای مختلفی از ژنوم ویروسی در افراد آلوده یافت شده است.
طبقه بندی
لنتی ویروسها از گونههای بسیاری از جمله 20 گونه مختلف از پریماتها (نخستیها مانند میمونها) جدا شدهاند. دو نوع متمایز از ویروسهای انسانی ADIS به نام HIV-1 و HIV-2 وجود دارند. افتراق این دو نوع ویروس از طریق ساختار ژنومی و ارتباط فیلوژنیک با سایر لنتی ویروسهای پریمات ، صورت میگیرد. 
منشا ADIS
اعتقاد بر این است که HIV انسانی از عفونتهای بین گونهای توسط ویروسهای میمون در مناطق روستایی آفریقا ، نشات گرفته است. احتمالا انتقال توسط تماس مستقیم انسان با خون پریماتهای آلوده صورت گرفته است و بوجود آمدن تغییرات خاص اجتماعی ، اقتصادی در ابتدا و اواسط قرن 20 زمینه را برای گسترش عفونت ویروسی ، تثبیت عفونت آن در انسان و ایجاد اپیدمی فراگیر ، فراهم ساخته است.
ضد عفونی کردن و غیر فعال سازی ویروس
HIV در دمای اتاق در عرض 10 دقیقه توسط هر یک از مواد زیر کاملا غیر فعال میشود:
-
محلول سفید کننده خانگی کلردار 10 درصد
-
اتانول 50 درصد
-
ایزوپروپانول 35 درصد
-
پراکسید هیدروژن 0.3 درصد
همچنین ویروس در دو انتهای طیف PH غیر فعال میشود، اما هنگامی که HIV در خون لخته شده یا نشده ، در سرنگ یا سوزن وجود داشته باشد، باید حداقل 30 ثانیه در معرض محلول سفید کننده کلر غیر رقیق قرار گیرد، تا غیر فعال شود. ویروس توسط tween-20 ، دو و نیم درصد غیر فعال نمیشود. گر چه پارافورمالدئید ویروس آزاد در محلول را غیرفعال میکند، مشخص نیست که آیا به اندازه کافی در بافت نفوذ میکند تا تمام ویروسهای موجود در سلولهای کشت داده شده و یا نمونههای بافتی را غیرفعال سازد یا خیر؟
سیستمهای لنتی ویروس حیوانی
الگوی بیماری طبیعی در گونههای مختلف متفاوت است، اما تعدادی خصوصیات مشترک شناخته شدهاند:
-
ویروسها از طریق تبادل مایعات بدن انتقال مییابند.
-
ویروس بطور نامشخص در میزبان آلوده باقی میماند. هر چند ممکن است در سطوح بسیار کم حضور داشته باشد.
-
میزان جهشها بالا است و انتخاب جهشهای مختلف ، بستگی به شرایط متفاوتی دارد که ویروس در آن به سر میبرد (فاکتورهای میزبان ، پاسخ ایمنی و نوع بافتها). میزبانهای آلوده محتوی گروههایی از ژنوم ویروسی موسوم به شبه گونه میباشند که رابطه بسیار نزدیکی با یکدیگر دارند.
-
روند عفونت ویروسی به آهستگی طی مراحل مخصوص پیشرفت میکند. رده سلولی ماکروفاژها نقشی محوری در عفونت ایفا میکنند. لنتی ویروسها از این نظر که میتوانند سلولهای انتهایی تمایز یافتهای را که قابلیت تقسیم ندارند، آلوده کنند با سایر رترو ویروسها متفاوت هستند.
-
ممکن است تا ایجاد بیماری سالها طول بکشد. میزبانان آلوده معمولا بر ضد ویروس آنتی بادی تولید میکنند، اما قادر به پاک سازی عفونت نمیباشند. در نتیجه ویروس برای تمام عمر با میزبان باقی میماند.
-
علائم بالینی میتواند از 3 ماه تا چندین سال پس از عفونت ، در هر زمانی ایجاد شود. بطور استثنا در برخی بیماریهای لنتی ویروس دوره کمون طولانی نمیباشد. از جمله ADIS در کودکان ، آنمی عفونی در اسبها.
فاکتورهای میزبانی موثر در پاتوژنز
-
سن: افراد جوان در خطر بیشتری هستند.
-
استرس: استرس ممکن است سبب آغاز بیماری شود.
-
ژنتیک: بعضی از گونههای حیوانات مستعدتر هستند.
-
عفونتهای همزمان: ممکن است سبب تشدید بیماری یا تسهیل انتقال ویروس شود.
گیرندههای ویروسی
تمامی لنتی ویروسهای پریمات از مولکول 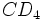 به عنوان گیرنده استفاده میکنند. این مولکول در سطح ماکروفاژها و لنفوسیتهای T وجود دارد. برای ورود HIV به داخل سلول علاوه بر
به عنوان گیرنده استفاده میکنند. این مولکول در سطح ماکروفاژها و لنفوسیتهای T وجود دارد. برای ورود HIV به داخل سلول علاوه بر 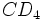 به گیرنده دیگری نیاز است. گیرنده دوم برای ادغام ویروس با غشای سلول لازم میباشد. گیرندههای کموکین به عنوان گیرنده دوم HIV عمل میکنند.
به گیرنده دیگری نیاز است. گیرنده دوم برای ادغام ویروس با غشای سلول لازم میباشد. گیرندههای کموکین به عنوان گیرنده دوم HIV عمل میکنند.
کموکینها
فاکتورهایی محلول هستند که خاصیت سیتوکینی و جذب شیمیایی دارند.
گسترش جهانی ADIS
بر اساس آمار سال 2000 ، بیشترین میزان عفونت در نواحی زیر صحرای آفریقا بوده است. در برخی شهرهای آفریقا که شیوع عفونت بالاست حدود بک سوم از بالغین به ویروس آلوده هستند. عفونت به سرعت در حال گسترش به جنوب شرقی آسیا است. به این دلیل که ایدز غالبا بالغین جوان و نیروی کار جامعه را مبتلا میسازد، اپیدمی ایدز اثرات زیانباری بر ساختار اجتماعی و اقتصادی کشورها بر جای گذاشته است.
تصور بر این است که انتشار سریع و جهانی ایدز در اواخر قرن 20 از مهاجرت عظیم جوامع روستایی به مراکز شهری همراه با نقل و انتقال افراد آلوده در نواحی مختلف جهان به دلیل معضلات شهری ، گردشگری و مسافرتهای شغلی ، نشات گرفته است.
